Página inicial → Tópicos de Saúde → Resistência a antibióticos
Resistência a antibióticos






Nesta página
Fundamentos
Saber mais
Veja, brinque e aprenda
Pesquisa
Recursos
Para voce
Sumário
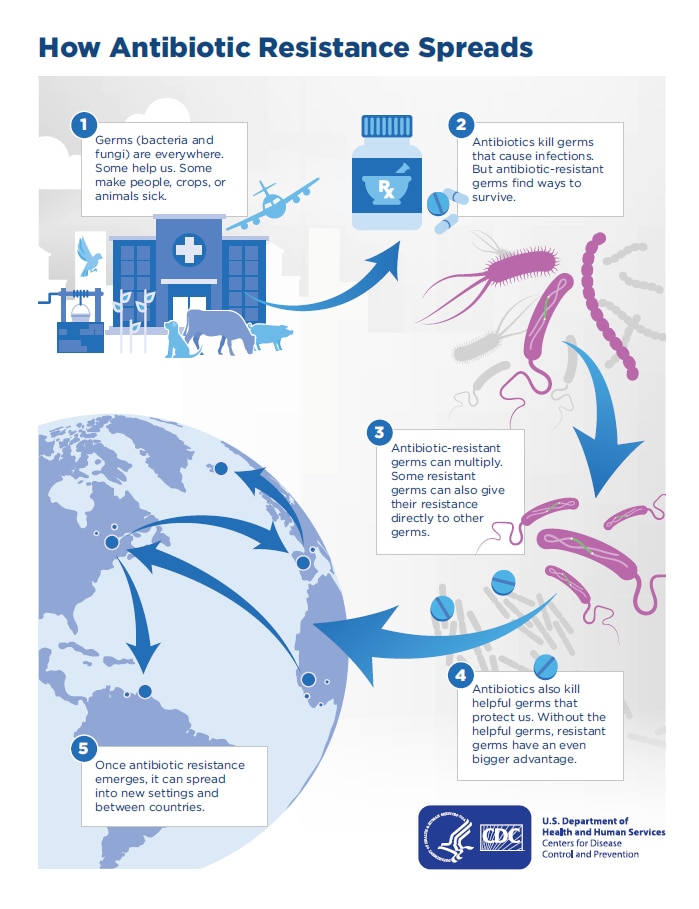
Antibióticos são medicamentos que combatem infecções bacterianas . Usados corretamente, eles podem salvar vidas. Mas há um problema crescente de resistência a antibióticos. Isso acontece quando as bactérias mudam e tornam-se capazes de resistir aos efeitos de um antibiótico.
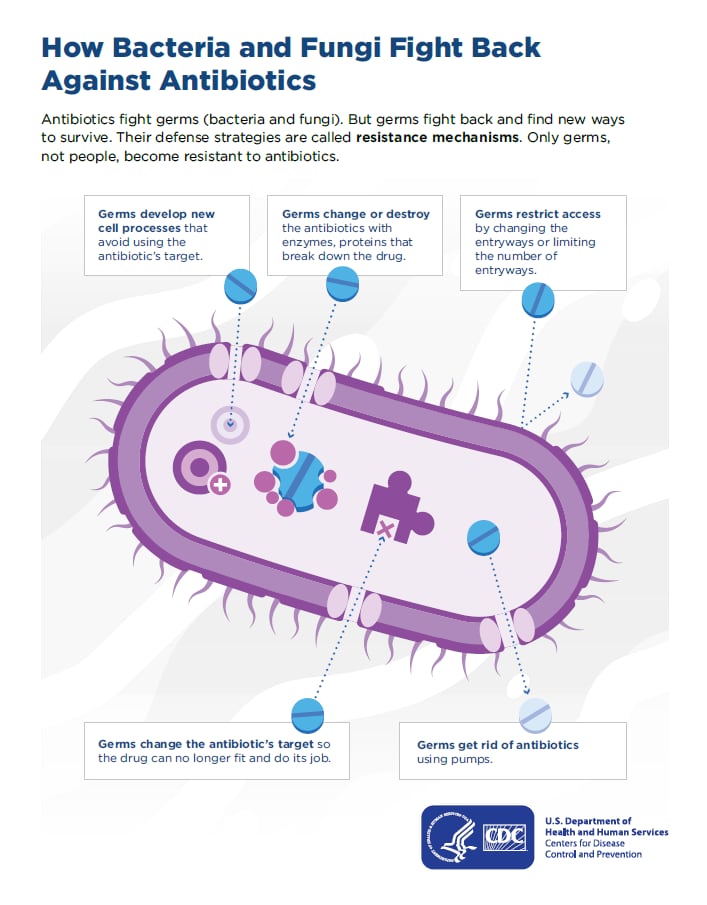
O uso de antibióticos pode levar à resistência. Cada vez que você toma antibióticos, bactérias sensíveis são mortas. Mas os germes resistentes podem crescer e se multiplicar. Eles podem se espalhar para outras pessoas. Eles também podem causar infecções que certos antibióticos não podem curar. O Staphylococcus aureus resistente à meticilina ( MRSA ) é um exemplo. Causa infecções resistentes a vários antibióticos comuns.
Para ajudar a prevenir a resistência aos antibióticos
- Não use antibióticos para vírus como resfriados ou gripes. Antibióticos não funcionam com vírus.
- Não pressione o seu médico para lhe dar um antibiótico.
- Ao tomar antibióticos, siga as instruções cuidadosamente. Termine o seu medicamento, mesmo que se sinta melhor. Se você interromper o tratamento muito cedo, algumas bactérias podem sobreviver e reinfectá-lo.
- Não guarde antibióticos para mais tarde ou use a receita de outra pessoa.
Centros de Controle e Prevenção de Doenças
Começa aqui
- Sobre a resistência aos antibióticos (Centros de controle e prevenção de doenças)
- Perguntas e respostas sobre resistência a antibióticos (Centros de controle e prevenção de doenças)
- Antibióticos: uso indevido coloca você e outras pessoas em risco (Fundação Mayo para Educação e Pesquisa Médica)Também emespanhol
- Resistência a antimicrobianos (drogas) (Instituto Nacional de Alergia e Doenças Infecciosas)

- Contendo Resistência Incomum (Centros de Controle e Prevenção de Doenças)
Diagnóstico e Testes
- Teste de suscetibilidade (Associação Americana de Química Clínica)
Prevenção e fatores de risco
- Resistência a antibióticos: 5 coisas a saber (Centros de controle e prevenção de doenças)
- Antibióticos e resistência a antibióticos (Food and Drug Administration)
- Prevenção de resistência a antimicrobianos (drogas) (Instituto Nacional de Alergia e Doenças Infecciosas)

- Sinais vitais do CDC: Tornando os cuidados de saúde mais seguros – proteja os pacientes da resistência a antibióticos (Centros de controle e prevenção de doenças)também emespanhol
- Resistência aos antibióticos de combate: proteja-se e sua família (Centros de Controle e Prevenção de Doenças)
- Pare a disseminação de superbugs: ajude a combater bactérias resistentes a medicamentos (Institutos Nacionais de Saúde)também emespanhol

- Onde a resistência a antibióticos se espalha (Centros de controle e prevenção de doenças)
Tratamentos e Terapias
- Combate à resistência a antibióticos (Administração de Alimentos e Medicamentos)
- O que pode ser feito sobre a resistência aos antibióticos? (Aliança para o uso prudente de antibióticos)
Assuntos relacionados
- Sinais vitais do CDC: Tornando os serviços de saúde mais seguros – Pare a disseminação da resistência a antibióticos (Centros de controle e prevenção de doenças)também emespanhol
Específicos
- Gonorréia resistente a antibióticos (Centros de controle e prevenção de doenças)
- Resistência antimicrobiana (Organização Mundial da Saúde)também emespanhol
- Maiores ameaças (centros de controle e prevenção de doenças)
- Infecção por Enterobacteriaceae resistente a carbapenêmicos (CRE) (Centros de Controle e Prevenção de Doenças)
- Como acontece a resistência aos antibióticos (Centros de controle e prevenção de doenças)
- Enterococos Resistentes à Vancomicina (VRE): Visão Geral (Instituto Nacional de Alergia e Doenças Infecciosas)

- Enterococos Resistentes à Vancomicina em Serviços de Saúde (Centros de Controle e Prevenção de Doenças)
Imagens
- Exemplos de como a resistência a antibióticos se espalha (Centros de controle e prevenção de doenças)
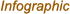
Ferramentas de verificação de integridade
- Teste de antibióticos (Centros de controle e prevenção de doenças)
Vídeos e Tutoriais
- Animação da resistência antimicrobiana (Administração de medicamentos e alimentos)

- Antibióticos x bactérias: combate à resistência (Biblioteca Nacional de Medicina)também emespanhol


Estatística e Pesquisa
- Ameaças à resistência a antibióticos nos Estados Unidos, 2019 (Centros de controle e prevenção de doenças)
- Na Trilha de Superbugs que Desafiam as Drogas (Instituto Nacional de Ciências Médicas Gerais)

Testes clínicos
- ClinicalTrials.gov: Resistência a antibióticos (Institutos Nacionais de Saúde)

- ClinicalTrials.gov: Enterococos resistentes à vancomicina (Institutos Nacionais de Saúde)

Artigos de periódicosReferências e resumos de MEDLINE / PubMed (National Library of Medicine)
- Artigo: O progresso está atrasado nas vacinas para vencer a resistência antimicrobiana.
- Artigo: Fatores de risco e perfis de resistência antimicrobiana da infecção por Pseudomonas putida em …
- Article: Diversidade de subtipos de HIV-1, resistência a medicamentos e redes de transmissão genética em homens …
- Resistência a antibióticos – veja mais artigos
Balcão de referência
- Glossário de resistência a antibióticos / antimicrobianos (Centros de controle e prevenção de doenças)
- Antibióticos e resistência: Glossário (Aliança para o uso prudente de antibióticos)
Encontre um especialista
- Centros de controle e prevenção de doençastambém emespanhol
- Administração de Alimentos e Medicamentos
- Instituto Nacional de Alergia e Doenças Infecciosas

Crianças
- Perigo de uso excessivo de antibióticos (para os pais) (Fundação Nemours)Também emespanhol
Folhetos do paciente
- Resistência a antibióticos: 5 coisas a saber (Centros de controle e prevenção de doenças)
- Resistência aos antibióticos de combate: proteja-se e sua família (Centros de Controle e Prevenção de Doenças)
- Enterococos resistentes à vancomicina (Enciclopédia Médica)Também emespanhol






 Consultar um médico significa obter informações a respeito de algum problema de saúde. Você será questionado sobre uma série de coisas e deve dar as respostas bem objetivas e sinceras sobre o problema em questão. Veja algumas dicas para uma boa consulta.
Consultar um médico significa obter informações a respeito de algum problema de saúde. Você será questionado sobre uma série de coisas e deve dar as respostas bem objetivas e sinceras sobre o problema em questão. Veja algumas dicas para uma boa consulta.

























 As pessoas com psoríase devem relatar sintomas de artrite psoriática ao seu médico o mais cedo possível, de acordo com resultados de um estudo recente. Mesmo esperando até seis meses podem levar à significativamente mais comum e dano ósseo e pior deficiência física, observam os pesquisadores.
As pessoas com psoríase devem relatar sintomas de artrite psoriática ao seu médico o mais cedo possível, de acordo com resultados de um estudo recente. Mesmo esperando até seis meses podem levar à significativamente mais comum e dano ósseo e pior deficiência física, observam os pesquisadores.







